めっちゃ大事ですよね。なんか最近血糖関連で困ること多いなあ、と。
今まで高血糖緊急症についてこんなに真面目に考えたことなかったねー
高血糖緊急症。まず、
高血糖がどれくらい全身に影響を及ぼしてるか?を考える。
すなわち、飢餓状態 /アシドーシス /電解質異常/ 脱水
で死にうるから、それらの状態を把握する
飢餓状態は、ケトン体と血糖で把握する
電解質異常は、測ればわかるけど、NaとKを気にする。Naは補正Naを使う。
corrected Na= measured Na + 2(Glu-100)/100
たとえばmeasured Na=132でGlu=600の場合、
corrected Na = 132+2*(600-100)/100=142になる。
corrected Naがnormal~highなら理想はhalf-salineを使う。脱水の補正だからボーラスでいいよ。
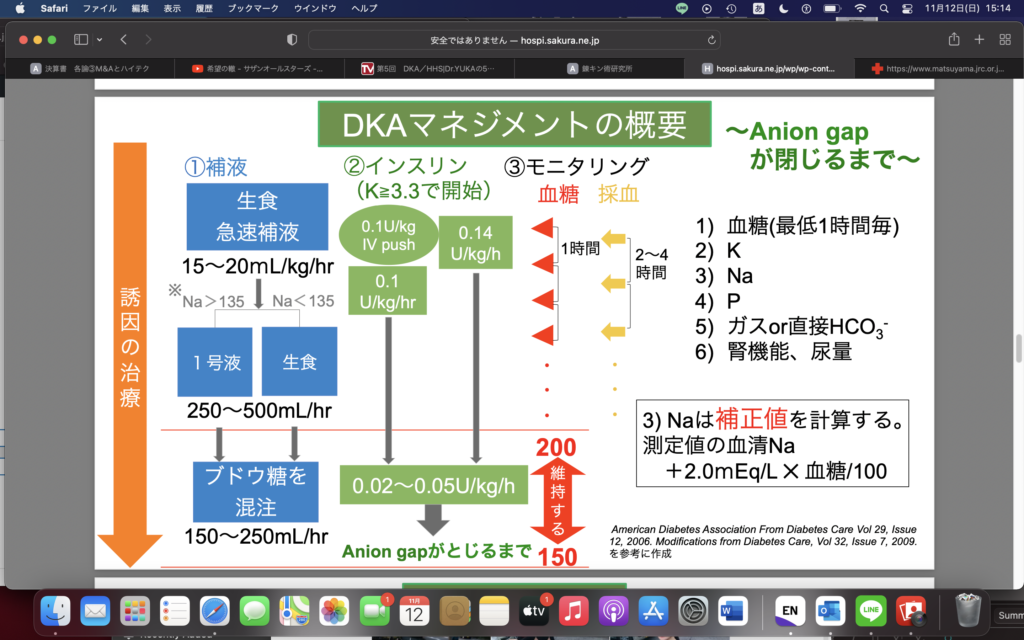
それで、次にいよいよインスリンを入れるわけだけど、
インスリンを入れる前にKをみる。
Kが3.3より下ならインスリンを入れるべきではない。
じゃあK下がってたらどうすんだって。→補正してからインスリン入れる
インスリン1-2単位/hrで持続静注
2-4時間おきに血糖とKチェック。
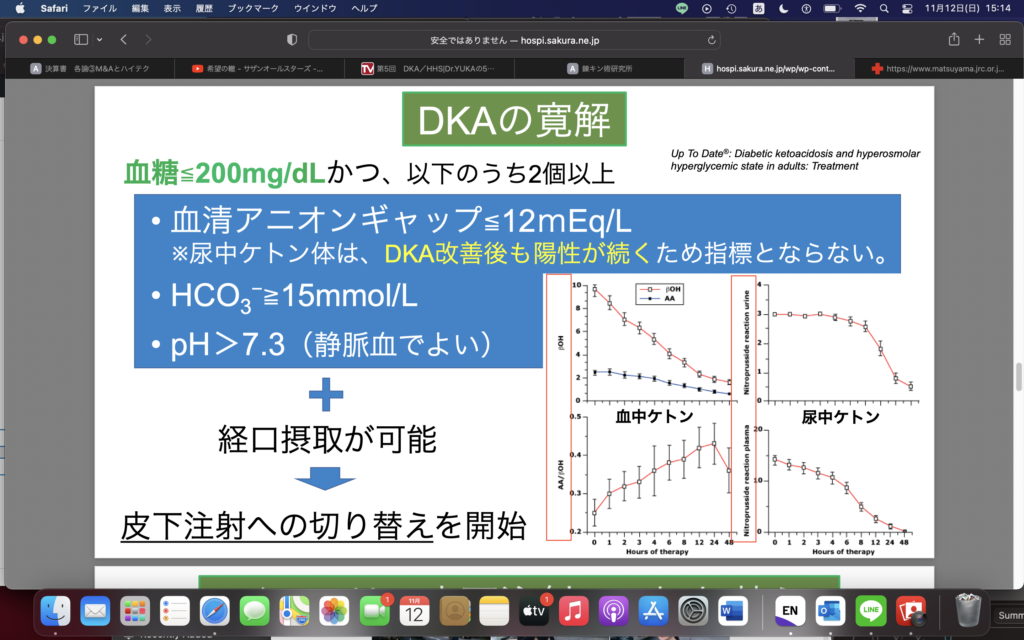
200まで下がってきたら?血中ケトン陰性化(AGが閉じる)まで治療
AGがとじたら?→アシドーシスの改善と経口摂取できることを確認して、皮下注インスリンに変える。
それに並行して、原因検査も行う。
7 I s(セブン・アイズ)
Infection / Intraabdominal/ Insulin deficiency /Iatrogenic/Infant
Infarction/Idiopathic
DKAとHHSでは治療が違う、というかどれくらいガチで治療せないかんかが違う。
なんか最近血糖関連で困ること多いなあ
病態としては、インスリン欠乏度の違いのみ。
高血糖になるだけか、もっと飢餓が進んでケトン体がバンバン出てるか
DKAの病態は =高血糖 K. 代謝性アシドーシス
マジのDKAはICU入れてください。じゃないとこんなに採血できんわ。
このカルテやる気あんのかな。医師記録のみのソートできない。
当直室のカーテン交換された!よっしゃー
めっちゃ大事ですよね。


(おまけ:SUや持効型インスリンによる低血糖昏睡は、その場でなおっても必ず入院)
(おまけその2:インスリンの種類)
超速攻型インスリン =インスリンアスパルト=ノボラピッド (ラピッドってついてるからこれだけ速攻)
アピドラというのもある(→ラピドラ と覚える)
速攻型:ヒューマリンR ノボリンR RとかNとかで違う(2024/1/11追記)
中間型インスリン =ノボリンN、ヒューマリンN (ふつう)
持続型インスリン =トレシーバ(デグルデク) グラルギン (デグルデクとかグラルギンとか。なんとなく燻銀な感じで、長時間作用)
グラルギンあんまりよくないらしいね
(2024/1/11追記:それから、アピドラっていうのもある。これも超速攻型)
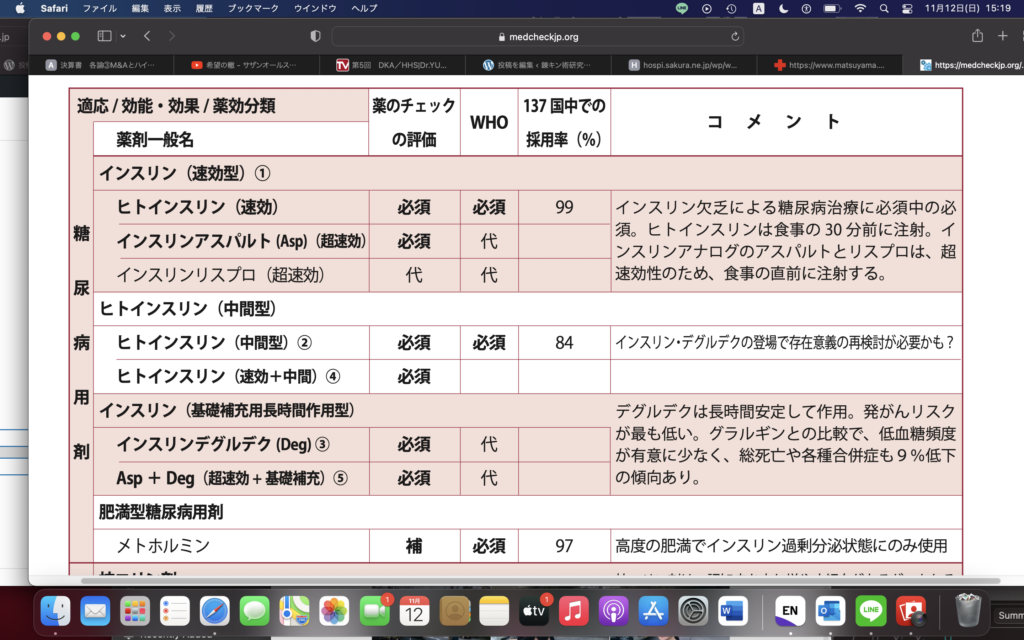
(2024/1/11追記:メトホルミンについて 知らなかったこと)
メトホルミンは、インスリン抵抗性を改善する薬。
肥満のひとの糖尿病=病態生理:インスリンに対して不感症。
だから、β細胞のミトコンドリアを毒でやっつけて、インスリンでなくして、インスリン抵抗性を改善する。
これがメトホルミン。
腎臓悪い人が造影剤使ったりすると、急にインスリンの必要量が増える。
そんときにメトホルミンを飲んでるとインスリン不足で細胞が飢餓になり、解糖系(glycolysis)
発音はglai·ko·luh·suhs しか使えなくて乳酸アシドーシスになる
